感染対策については、一般の方向けの資料も載っているサラヤのHPはお勧めです。
皆さんが入院、あるいはご家族が入院・入所するとします。
スタッフがちゃんと感染予防策をとっているか大変不安になりますね。
先進的な病院には「スタッフの手洗いが不十分と思ったらぜひご指摘ください」といったポスターが貼ってあります。
(聖路加国際病院で見かけました。優れたICPがいる病院です)
前の記事のおさらいです。
WHOが洗いましょう、といっている手洗い・手指衛生タイミング。
![]()
次の患者さん(時に隣のベッド、ときに隣の部屋)に行く前には必須です。
手洗いといっても、世の中にはトイレに入ったあとも洗わない人もいますし、指先濡らして髪の毛や洋服に水分をこすりつけて「洗ったことにする」人もいます。
病院で求められている手洗いの基準はもっと高く、
手洗い
![]()
刷り込み剤
![]()
けっこう時間がかかります。ぜひ測ってみてください。
(現場ではこの間にもナースコールがなってます)
洗えといってもそもそも洗う場所がないと困るわけです。
皆さん(ご家族)が入院するお部屋や病棟には何箇所そのような場所があるでしょうか。
そしてそこに必要物品はあるでしょうか。ペーパータオルがない病院をみかけます。特に、スタッフの流しにはあるものの、皆が使うトイレは省略されているところも。でも、感染予防が必要なのは医療者だけではないですよね。けちらないようにお願いします。
(1枚で拭いてください、というお願いはアリだとおもいます)
![]()
手洗いがわからない人もいることを想定して教育的なポスターも必要。
![]()
指輪や腕時計は外します。
![]()
感染予防策には物品もかかせません。この購入費用や大量に出る廃棄物のコストも感染予防に必要なコストです。
誰が負担すべきでしょうか。
![]()
そして、適切に使用する必要がありますので、このような具体的な指示や入所時の教育が必要です。
医療者だからわかっているよね?という思い込みはダメです。最新情報を確認しましょう。
![]()
さて。このように努力をしていても感染症のリスクはゼロにはなりません。
感染症のリスクは1つの方法だけではなく、複数を組み合わせる「バンドル」(束)として取り組みます。
全体でリスクを下げるという考え方です。
例えば、インフルエンザならばワクチン、マスク、手洗い、隔離、予防内服等があります。どれも完璧ではないですが、だからといってどれかが不要ということにはなりません。
疫学的なリンクが疑われる感染症の症例が同時期に発生した場合、いくつかとりうる策があります。
これは感染症によって異なってきますが、基本的な考え方は一緒です。ただし必ずしもそれを選択できないこともあります。
感染症の患者さん『症例』を隔離したり、同じ場所に集約します。
これは検査で○○菌だ、○○ウイルスだーと分かる前から症状ベース(下痢等)でしますので、経営者や管理者の理解が重要です。
感染管理担当者の意見をちゃんと聞けるのかどうか。
(意見がわかれたら記録を残しておきましょう。あとで誰の責任での判断かもめることがあります)
![]()
また、ケアスタッフを固定する方法もあります。
![]()
業務分担整理も、アウトブレイク対応でレベルをあげているときには必要なこともあります。
![]()
しかし、いくつか課題が立ちはだかります。
まず、ケアスタッフと患者の比率です。軽症の患者さんばかりならばよいのですが、自分では何もできないケア度の高い患者さんが増えています。また、動けるけれど、感染予防行動を守れない認知症の患者さんも増えています。
昼間でも十分とは言えない状況で夜間はどうなるのでしょうか。
![]()
上に示した手洗いや手指衛生は可能でしょうか。
また、ケアスタッフがどんなに手洗いを徹底しても、医師の手洗いが不十分で各部屋や患者をまわったら対策がぶちこわしになります。
病院や現場を批判したり叩く前に検討すべきことがあります。
ぜひ皆様一緒にご検討ください。
※上記の病院の写真は、SARS患者を受け入れたシンガポールの国立病院タン・トク・セン病院の中にあるジョンズホプキンス大学メディカルセンターの病棟(JCI取得)のもの。
※上記スライド資料を院内の勉強会などでご利用になりたい場合はご活用ください。(連絡不要)
皆さんが入院、あるいはご家族が入院・入所するとします。
スタッフがちゃんと感染予防策をとっているか大変不安になりますね。
先進的な病院には「スタッフの手洗いが不十分と思ったらぜひご指摘ください」といったポスターが貼ってあります。
(聖路加国際病院で見かけました。優れたICPがいる病院です)
前の記事のおさらいです。
WHOが洗いましょう、といっている手洗い・手指衛生タイミング。
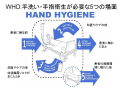
次の患者さん(時に隣のベッド、ときに隣の部屋)に行く前には必須です。
手洗いといっても、世の中にはトイレに入ったあとも洗わない人もいますし、指先濡らして髪の毛や洋服に水分をこすりつけて「洗ったことにする」人もいます。
病院で求められている手洗いの基準はもっと高く、
手洗い

刷り込み剤
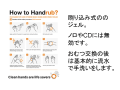
けっこう時間がかかります。ぜひ測ってみてください。
(現場ではこの間にもナースコールがなってます)
洗えといってもそもそも洗う場所がないと困るわけです。
皆さん(ご家族)が入院するお部屋や病棟には何箇所そのような場所があるでしょうか。
そしてそこに必要物品はあるでしょうか。ペーパータオルがない病院をみかけます。特に、スタッフの流しにはあるものの、皆が使うトイレは省略されているところも。でも、感染予防が必要なのは医療者だけではないですよね。けちらないようにお願いします。
(1枚で拭いてください、というお願いはアリだとおもいます)

手洗いがわからない人もいることを想定して教育的なポスターも必要。

指輪や腕時計は外します。
感染予防策には物品もかかせません。この購入費用や大量に出る廃棄物のコストも感染予防に必要なコストです。
誰が負担すべきでしょうか。

そして、適切に使用する必要がありますので、このような具体的な指示や入所時の教育が必要です。
医療者だからわかっているよね?という思い込みはダメです。最新情報を確認しましょう。

さて。このように努力をしていても感染症のリスクはゼロにはなりません。
感染症のリスクは1つの方法だけではなく、複数を組み合わせる「バンドル」(束)として取り組みます。
全体でリスクを下げるという考え方です。
例えば、インフルエンザならばワクチン、マスク、手洗い、隔離、予防内服等があります。どれも完璧ではないですが、だからといってどれかが不要ということにはなりません。
疫学的なリンクが疑われる感染症の症例が同時期に発生した場合、いくつかとりうる策があります。
これは感染症によって異なってきますが、基本的な考え方は一緒です。ただし必ずしもそれを選択できないこともあります。
感染症の患者さん『症例』を隔離したり、同じ場所に集約します。
これは検査で○○菌だ、○○ウイルスだーと分かる前から症状ベース(下痢等)でしますので、経営者や管理者の理解が重要です。
感染管理担当者の意見をちゃんと聞けるのかどうか。
(意見がわかれたら記録を残しておきましょう。あとで誰の責任での判断かもめることがあります)

また、ケアスタッフを固定する方法もあります。

業務分担整理も、アウトブレイク対応でレベルをあげているときには必要なこともあります。
しかし、いくつか課題が立ちはだかります。
まず、ケアスタッフと患者の比率です。軽症の患者さんばかりならばよいのですが、自分では何もできないケア度の高い患者さんが増えています。また、動けるけれど、感染予防行動を守れない認知症の患者さんも増えています。
昼間でも十分とは言えない状況で夜間はどうなるのでしょうか。

上に示した手洗いや手指衛生は可能でしょうか。
また、ケアスタッフがどんなに手洗いを徹底しても、医師の手洗いが不十分で各部屋や患者をまわったら対策がぶちこわしになります。
病院や現場を批判したり叩く前に検討すべきことがあります。
ぜひ皆様一緒にご検討ください。
※上記の病院の写真は、SARS患者を受け入れたシンガポールの国立病院タン・トク・セン病院の中にあるジョンズホプキンス大学メディカルセンターの病棟(JCI取得)のもの。
※上記スライド資料を院内の勉強会などでご利用になりたい場合はご活用ください。(連絡不要)